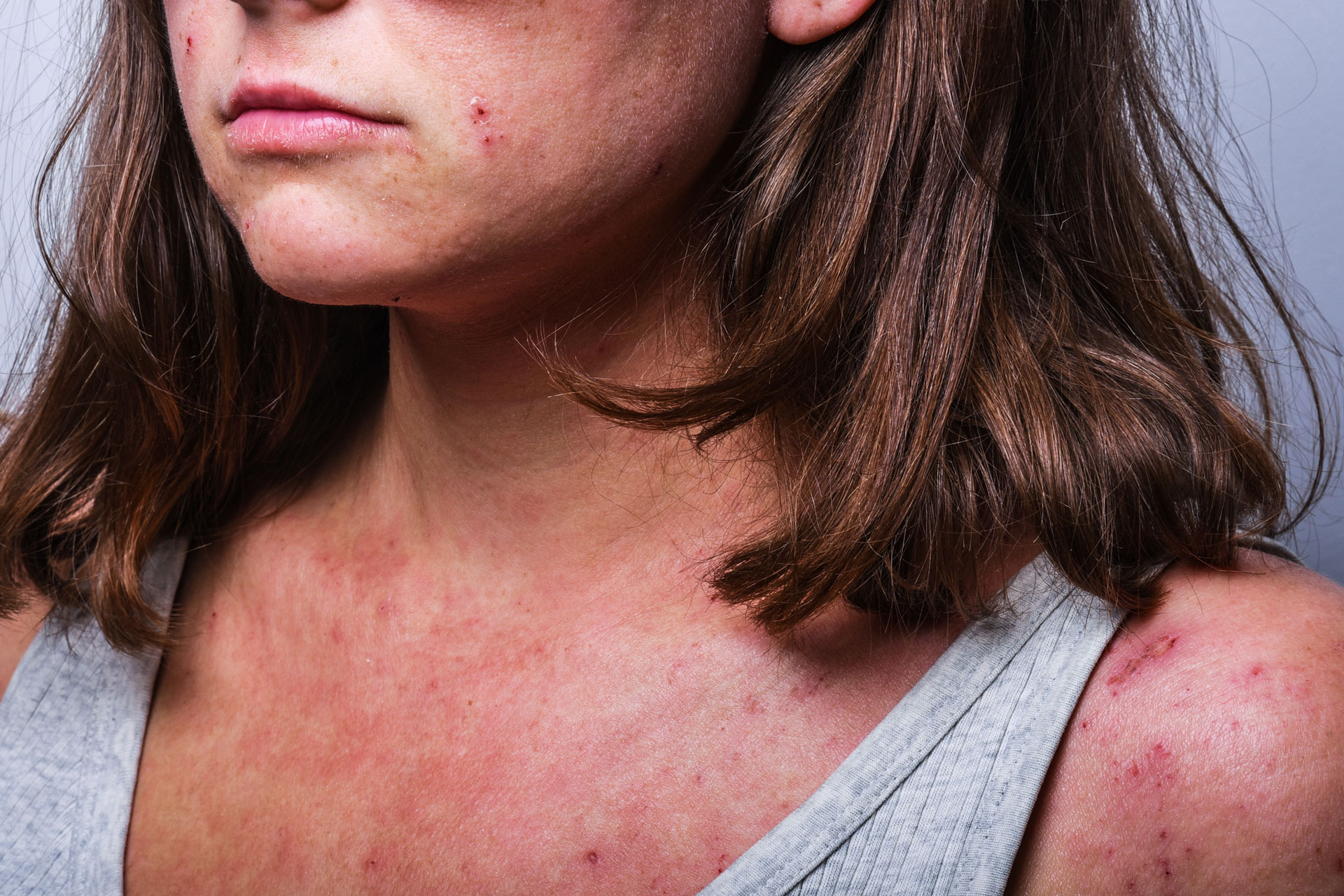
Filaggrin-Genotyp – Risikofaktor für Ekzeme und Allergien
Zusätzlich zu Sensibilisierungen gegenüber Umwelt- und Nahrungsmittelallergenen können auch genetische Faktoren (Filaggrin-Genotyp) für die Entstehung einer Allergie mitverantwortlich sein. Ein wesentlicher Anteil der europäischen Bevölkerung trägt Varianten des Profilaggrin-Gens, die kein funktionsfähiges Filaggrin-Protein hervorbringen und somit eine schwere Barrierestörung der Haut zur Folge haben. Träger solcher Null- oder Funktionsverlust-Mutationen weisen ein vielfach erhöhtes Erkrankungsrisiko für Neurodermitis auf. Darüber hinaus erhöht sich das Risiko für Nahrungsmittelallergien sowie Heuschnupfen. Ebenso steigt die Wahrscheinlichkeit, dass Patienten mit Neurodermitis zusätzlich an allergischem Asthma bronchiale erkranken, deutlich an.
Neurodermitis und Filaggrin – gestörte Hautbarriere als Allergierisikofaktor
Die Neurodermitis, synonym auch atopisches Ekzem oder atopische Dermatitis, ist neben der allergischen Kontaktdermatitis die bedeutendste entzündliche Erkrankung der Haut. Die Neurodermitis zeigt sich bei etwa der Hälfte der Patienten in den ersten sechs Lebensmonaten, in 60 Prozent der Fälle im ersten Lebensjahr und in über 70 bis 85 Prozent der Fälle vor dem fünften Lebensjahr. Bis zum frühen Erwachsenenalter ist ein Großteil der erkrankten Kinder wieder symptomfrei.
Das Symptomspektrum der Neurodermitis
- Hauttrockenheit
- leichten Ekzemen mit Hautrötungen bis hin zu
- schweren, teils nässenden Hautveränderungen mit Bläschen- und Krustenbildung oder Verhornungen.
Das Erscheinungsbild sowie das Ausmaß der Neurodermitis unterscheiden sich je nach Stadium (akut oder chronisch) und Lebensalter. Das Strukturprotein Filaggrin nimmt für die angemessene Verhornung der Epidermis sowie für die Schaffung eines geeigneten Mikromilieus in der Haut mit ausreichenden Anteilen an Ceramiden (Lipiden) und natürlichen Feuchtigkeitsfaktoren (schützen vor Hauttrockenheit) eine zentrale Rolle ein. Präventive und kurative Therapieoptionen der Neurodermitis zielen vor allen Dingen auf die Wiederherstellung und Normalisierung der kutanen Barrierefunktion durch umfangreiche und zielgerichtete Pflegemaßnahmen der Haut ab.
Kinder und Säuglinge häufig von Neurodermitis betroffen
Da es sich bei dem Großteil der von einer Neurodermitis Betroffenen um Säuglinge und Kinder handelt, spielt die Früherkennung möglicher Risikofaktoren eine besondere Rolle für die Abwägung der Notwendigkeit einer protektiven Intensivpflege der Haut mit der Absicht, den Ausbruch der Neurodermitis zu verhindern oder zu verzögern bzw. die Schwere der chronischen Entzündung zu lindern. Die Bereitschaft zur aktiven Mitwirkung an einer solchen Präventivmaßnahme steigt deutlich, wenn der Nachweis einer genetisch bedingten Erkrankung geführt werden kann. In diesem Sinne leisten die molekulargenetische Analyse des Filaggrin-Genotyps und der mögliche Nachweis einer Funktionsverlust-Mutation dem Therapeuten wertvolle Hilfestellung bei der Begründung der Sinnhaftigkeit einer regelmäßigen und intensiven Hautpflege.
Filaggrin-Mangel und Allergien
In den letzten Jahren mehren sich Hinweise, dass ein Filaggrin-Defizit auch die Entwicklung einer Nahrungsmittelallergie begünstigt. Am Beispiel der Erdnussallergie wurde in einer klinischen Studie gezeigt, dass Kinder und Jugendliche mit FLG-Null-Mutationen eine signifikant erhöhte Anfälligkeit für eine IgE-vermittelte Unverträglichkeit des Nahrungsmittels aufweisen.
Die beschriebenen FLG-Null-Mutationen erleichtern auch die Sensibilisierung gegenüber Kontaktallergenen im Sinne einer Typ IV-Allergie und erhöhen das Risiko für die Entwicklung eines Kontaktekzems. Dies gilt insbesondere für kontaktallergische Reaktionen gegen das häufig in Modeschmuck enthaltene Nickel sowie gegen andere als Kontakt allergen wirkende Chemikalien, aber auch für das chronisch-irritative Kontaktekzem.
Diagnostik und Therapie
Mit Hilfe der molekulargenetischen Analyse des Filaggrin-Genotyps können die vier häufigsten Funktionsverlust-Varianten des Filaggrin-Gens nachgewiesen werden.
Das vorrangige Ziel der Basistherapie ist die Verbesserung der Barrierefunktion durch Verhinderung des Feuchtigkeitsverlustes. Zu diesem Zweck kommen in der Therapie als Emollientien oder Moisturizer bezeichnete feuchtigkeitsspendende Arznei- und Pflegemittel für die äußerliche Anwendung (Salben, Cremes, Lotionen etc.) zum Einsatz, die zudem meist rückfettende Eigenschaften haben. Die zu verwendenden Emollientien sollten idealerweise Filaggrin- und Ceramid- Bausteine enthalten. Alternativ sollte zum Ausgleich von Filaggrin-Mangel oder -Defizienz die Zufuhr von Substanzen erfolgen, die die fehlenden natürlichen NMF wirksam ersetzen können und damit den Feuchtigkeitsverlust der Haut normalisieren und die Regeneration der Barrierefunktion fördern. Eine rückfettende Basistherapie für die trockene und entzündete Haut ist beispielsweise das Auftragen von harnstoffhaltigen Cremes. Der Harnstoff lagert sich in die Haut ein und sorgt dafür, dass der transepidermale Feuchtigkeitsverlust kleiner wird, die Haut also weniger stark austrocknet. Da harnstoffhaltige Cremes auf der Haut leicht brennen, werden für Säuglinge und Kleinkinder bis vier Jahre glyzerinhaltige Cremes empfohlen.
Es sollte darauf geachtet werden, dass die Emollientien keine Mandel- oder Erdnussöle oder Zusätze an Weizenprotein enthalten, da diese in Verdacht stehen eine Sensibilisierung auslösen zu können und das Risiko für eine der Neurodermitis nachfolgende Lebensmittelallergie zu erhöhen.
Downloads
- Filaggrin-Genotyp Risikofaktor für Ekzeme und Allergien
- Molekulare Allergiediagnostik Klassifizierung von allergischen Reaktionen
- Anforderungsbogen G | Selbstzahler Allergiediagnostik
- Anforderungsbogen G | Privatpatient Allergiediagnostik
- Anforderungsbogen M | Selbstzahler Zahnmedizin
- Anforderungsbogen M | Privatpatient Zahnmedizin
- Alle anzeigen